几乎所有人都会认同 2020 年的开场是如此之不寻常。在抗击疫情全球大流行的斗争中,让任何一个人都更加意识到人类生命安全与卫生健康的重要性。癌症防治工作亦是如此。
2019 年 9 月,国家印发《健康中国行动——癌症防治实施方案(2019-2022 年)》,正式启动健康中国行动癌症防治专项行动,明确提出到 2022 年,「癌症发病率、死亡率上升趋势得到遏制,总体癌症 5 年生存率比 2015 年提高 3 个百分点」的总体目标。
今年 4 月 15 - 21 日是第 26 个全国肿瘤防治宣传周,主题为「癌症防治共同行动」。在国家卫健委发布的《癌症防治核心信息及知识要点》中写道「规范化治疗是长期临床治疗工作的科学总结,根据癌症种类和疾病分期来决定综合治疗方案,是治愈癌症的基本保障」。
近年来,随着以 PD-1/PD-L1 抑制剂为代表的肿瘤免疫治疗的迅猛研发和上市,其能带来长期生存获益的特点越来越被医务工作者和患者所熟悉。
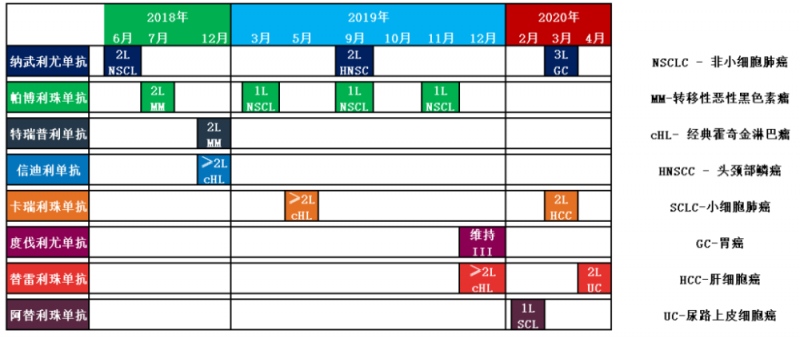
截至目前,国内共有八个 PD-1/PD-L1 抑制剂获批总计 15 个治疗适应证,覆盖八个不同的癌症种类。特别是在肺癌领域,目前获批用于一线治疗的适应证全都在此领域,分别为:帕博利珠单抗单药一线治疗 PD-L1 表达阳性的局部晚期和转移性非小细胞肺癌(NSCLC),联合化疗一线治疗非鳞状 NSCLC,和联合化疗一线治疗鳞状 NSCLC;以及阿替利珠单抗联合化疗一线治疗广泛期小细胞肺癌(SCLC)。
(点击下方可查看大图)
截至 2020 年 4 月 15 日, 8 个 PD-1/PD-L1 单抗获批共计 15 个适应证,覆盖 8 个不同的恶性肿瘤1
这可能还只是一个开始。今年内,PD-1/PD-L1 抑制剂还有望在非小细胞肺癌、食管癌、头颈部鳞癌、肝细胞癌等迎来更多的适应证乃至更多一线治疗适应症的获批。
然而,当医生手握更多选择、国内 PD-1/PD-L1 抑制剂临床应用或将进入一个「井喷」爆发期,我们究竟离「攻克癌症」还有多远?
01
没有适应证怎么办?
虽然国内已上市的八个 PD-1/PD-L1 抑制剂虽然获批适应证的重叠度并不高(除了在经典霍奇金淋巴瘤治疗领域有三个 PD-1 抑制剂获批,以及在恶性黑色素瘤治疗领域有两个 PD-1 抑制剂获批之外),但总体上所获准的癌种和适应症与欧美国家相比还有数量上的差距,因此在临床实践中仍然存在着超适应证应用的情况。
在 PD-1/PD-L1 抑制剂高速前行、临床选择更多、竞争日益激烈的今天,这类临床「超速」是否会带来「翻车」?
张力
教授 中山大学附属肿瘤防治中心
虽然当前国内有多个 PD-1 和 1 个 PD-L1 单抗获批,但除了三个 PD-1 单抗均获批霍奇金淋巴瘤,在晚期肺癌治疗领域,几乎 PD-1 和 PD-L1 单抗获批适应证没有重叠。因为临床实践必须遵循循证医学证据, 所以我个人觉得目前 PD-1/PD-L1 单抗类药物的临床实践还是相对规范,不是很乱。相对于靶向治疗,免疫治疗在国内的临床实践刚刚开始,还没到「乱」的那个地步。
当然现在的问题是,医生或患者会可能会选择一些价格相对便宜,但还没有适应证的 PD-1 单抗,这种现象在临床实践中确实存在。我们大家都希望各位同道临床医生尽量遵循获批适应证来用药,这一点上我觉得无论怎么强调都不过分。
是不是 PD-1/PD-L1 单抗临床效果都一样,所以只要获批任何适应证上市了,就可以应用于所有的适应证?当前还没有一点这样的证据。反而,当前的循证医学证据更多地指向不同 PD-1/PD-L1 单抗之间的临床疗效可能会是不同的。
所以因为价格原因而引起的「超适应证」临床应用 PD-1 单抗,虽然「情有可原」,不能怨我们的同道医生和患者,但我们还是鼓励大家按适应证用药。没有适应证怎么办?那就得等,等着适应证获批!
王洁
教授 中国医学科学院肿瘤医院
临床医生应尽可能还是在适应证的范围内用药;同时,也期待我们国家有关部门能够尽快让免疫一线药物在获批后,或有高级别的循证医学数据宣布后,就像美国一样,创新药物也能很快被医保覆盖。
另外,国家卫生健康委员会也明确不主张超适应证应用抗肿瘤药物。即使是在迫不得已的情况之下,也要合规申报超适应证临床应用,并在患者充分知情的情况下使用。
编者注:2019 年 12 月 20 日国家卫生健康委办公厅发布关于印发新型抗肿瘤药物临床应用指导原则(2019 年版)的通知,其目的之一在于规范小分子靶向和大分子单克隆抗体抗肿瘤药物的临床应用;指导原则强调了抗肿瘤药物临床应用须遵循药品说明书,不能随意超适应证使用。对于」特殊情况下「应用,指导原则也作了明确的规定2。
02
PD-1 抑制剂 = PD-L1 抑制剂吗?
虽然肿瘤免疫治疗赛道中「参赛者」慢慢的变多,而 PD-1 抑制剂和 PD-L1 抑制剂又都是作用于肿瘤细胞与免疫细胞之间的 PD-1 通路上,关于 PD-1 抑制剂与 PD-L1 抑制剂的效果是否一样是医务工作者和患者关注的问题。
2019 年 12 月 26 日,JAMA oncology 刊登了王洁教授团队发表的对比 PD-1 和 PD-L1 单抗的临床研究 meta 分析结果,结果显示 PD-1 单抗要比 PD-L1 单抗在延长 OS 上似乎展示了更好的数据,但是在药物安全性上面,两者却没有显示统计学的差异3。
王洁
教授 中国医学科学院肿瘤医院
我虽然我相信对于这个研究结果还是会有很多不同的声音,但我觉得科学就是科学,数据就是数据。
做这个研究的出发点,是因为当前要做一个 PD-1 单抗和一个 PD-L1 单抗的头对头对比的临床研究的可能性绝大多数都是没有的。所以在这样的一种情况之下,我们才想了借助」镜像法则「来做对比的办法,希望可以更客观的去对比这两大类药物的临床疗效和安全性。那么在临床的治疗和安全性上,两者有没有差异?回顾了在 2001 年 1 月至 2019 年 3 月期间的 19 项国际多中心的 III 期的临床研究结果,最后我们就得出这样的一个结果:PD-1 抑制剂可能在泛瘤种治疗上,比 PD-L1 抑制剂要更好一点,而两者的安全性却是非常接近。
我觉得对于这个研究的意义在于,我们大家可以通过这样的对比分析方法来做两种药物的对比,为医生和研究者提供了一种可能是全新的分析方法。我觉得这种方法学在很多问题上都可以给出一个相对来说还是比较客观的分析。
03
经常使用 PD-1/PD-L1 抑制剂是否安全?
肿瘤免疫治疗对 5 年生存率的提升已有多个数据证明,其中经常使用的患者获得长期生存的几率也相对更高。然而,除了如帕博利珠单抗、纳武利尤单抗等药品是于 2014 就已在美国获批外,不少 PD-1/PD-L1 抑制剂均为近两年的「后起之秀」,患者经常使用是否安全性能获得保障?
周彩存
教授
同济大学附属上海肺科医院
帕博利珠单抗的五年随访研究数据告诉我们,三年和五年的免疫相关的不良反应谱基本是一样的。所以至少帕博利珠单抗的长期毒副反应是可预见的,大部分是可管控的。这就让我们大家可以「放开手」,在临床上至少给病人一个使用免疫一线治疗的机会,让一部分人可以长期生存,而这恰恰又是化疗或靶向药物治疗目前还无法做到的。
编者注:帕博利珠单抗治疗 NSCLC 的 KEYNOTE-001 的五年随访数据于 2019 年的美国临床肿瘤学年会公布,并刊登于 Journal of Clinical Oncology4。数据结果显示:
● 一线治疗 5 年总生存率(OS)为 23.2%(患者 101 例);
● 接受一线治疗的 PD-L1 高表达的患者(肿瘤表达评分 [TPS])≥ 50%), 生存率达到 29.6%;
这是目前唯一公布的 PD-1 单抗一线治疗 NSCLC 的五年随访的疗效和安全性数据结果。
韩宝惠
教授上海交通大学附属上海胸科医院
目前的免疫治疗药物不像小分子靶向治疗药物那样毒副反应大多数都相似。比如在 EGFR-TKI 类药物中,无论是进口的还是国产的,其不良反应基本相同。但免疫治疗药物都是大分子的单克隆抗体,每个单抗都有独特的分子三维结构和生物学特性;在人体内,可能显示的就是不同的药物疗效和毒副反应。
所以经过这两三年的摸索,我们得出的结论就是此 PD-1 不等于彼 PD-1,更不能等同于 PD-L1。通过 KEYNOTE 研究系列得出的循证医学证据只适用于指导帕博利珠单抗的临床实践,不能延伸到其它的 PD-1 单抗。这已是共识。
所以我们在临床实践中,就要收集每个PD-1 单抗独特的毒副反应的信息。我们也已初步观察到,PD-1 单抗的毒副反应还是略有区别的,在管控上也不完全一样;而国内的 PD-1 单抗治疗晚期肺癌尚处于临床研究阶段,目前还没有适应证获批,还需要收集循证医学的证据,所以,我们还要进一步的研究和观察。
总体,每一个 PD-1 单抗,需要各自的循证医学证据,并给予仔细的分析和解读。
04
免疫治疗还要跨越哪些「高山」?
周彩存
教授
同济大学附属上海肺科医院
在欧美和日本等发到国家,免疫治疗已成为一线治疗晚期 NSCLC 的标准。在三个一线治疗 NSCLC 的适应证获批后,在中国,一线免疫治疗也应该是临床实践的标准。
也就是说,如果 PD-L1 表达高(TPS ≥ 50%),帕博利珠单抗一线治疗是标准;其他病人,包括 PD-L1 表达阴性或表达的 TPS 值在 1%-49% 之间的患者,帕博利珠单抗联合化疗一线治疗的方案应该是当前的标准。
但是在临床实践中,免疫一线治疗成为晚期 NSCLC 治疗的标准还要「翻过两座高山」。
1
第一座高山是一线治疗药物的可支付性目前仍然有限。
虽然当前有患者用药的援助项目(比如「生命之钥」),但这还不够;只有当这些一线治疗方案被医保覆盖后,当多数的国内患者能用得起一线治疗药物,免疫一线治疗才能真正成为临床实践的新标准。
2
另外一座高山是国内多数医生和患者对于免疫治疗仍然缺乏认知。
免疫治疗在国内起步比较晚,国内大城市的三甲医院的肿瘤/呼吸专科医生可能具备一定的认知,以及临床用药经验;而其它二线、三线城市医院的医生,尤其是基层医院的医生对免疫治疗的了解还相当有限,对免疫治疗引起的毒副作用比较担心,甚至恐惧。
所以,我们要大力推广免疫治疗在医生和患者中的教育,让医生和患者免疫治疗带来的长期生存以及不良反应管理,这样才可以让医生会用、敢用免疫治疗药物,从而让更多的国内 NSCLC 病人享受到免疫治疗可能带来的生的机会。
参考文献
1.国家药品监督管理局网站
2.《国家卫生健康委办公厅关于印发新型抗肿瘤药物临床应用指导原则(2019 年版)的通知》,国家卫生健康委员会http:///yzygj/s7659/201912/3922e93c3ef84c54879f36777db73568.shtml
3.Duan, Jianchun, et al. "Use of Immunotherapy With Programmed Cell Death 1 vs Programmed Cell Death Ligand 1 Inhibitors in Patients With Cancer: A Systematic Review and meta-analysis." JAMA oncology (2019).
4.Garon EB, Hellmann MD, Rizvi NA, et al.Five-Year Overall Survival for Patients With Advanced Non Small-Cell Lung Cancer Treated With Pembrolizumab: Results From the Phase I KEYNOTE-001 Study[J]. J Clin Oncol. 2019; 37(28):2518-2527.
编辑 | Ainne
作者 | 丁客
题图来源 | 站酷海洛


 暂别南昌,相约天津!为智慧校园体育场景持续助力,沃莱科技第81届中国
暂别南昌,相约天津!为智慧校园体育场景持续助力,沃莱科技第81届中国 小份菜半份菜都去哪儿了记者走访20多家饭店发现鲜有提供
小份菜半份菜都去哪儿了记者走访20多家饭店发现鲜有提供 接种适宜疫苗对抗免疫衰老(健康直通车·关注健康老龄化(上))
接种适宜疫苗对抗免疫衰老(健康直通车·关注健康老龄化(上)) 2023年 智慧医疗行业出现一匹黑马 (巡康网)
2023年 智慧医疗行业出现一匹黑马 (巡康网) 美国猴痘疫情已结束专家担心天气回暖可能再次暴发猴痘疫情
美国猴痘疫情已结束专家担心天气回暖可能再次暴发猴痘疫情 保护老年人群健康过大年走亲访友这些措施不可少
保护老年人群健康过大年走亲访友这些措施不可少 病房里的暖心三件套
病房里的暖心三件套 发热、头痛、咳嗽,是不是“中招了”?该怎么办?
发热、头痛、咳嗽,是不是“中招了”?该怎么办?